Zespół Pradera-Williego (Prader-Willi Syndrome, PWS) to wieloukładowy, uwarunkowany genetycznie zespół wad wrodzonych. W zależności od wieku, uwidoczniają się u dzieci i dorosłych kolejne objawy. W różnym nasileniu występuje opóźniony rozwój fizyczny, intelektualny i emocjonalny. Cechami charakterystycznymi jest niższy wzrost, w porównaniu do rówieśników, i niepohamowany głód. Dzieci i dorośli z Zespołem Pradera-Williego, to osoby ciężko chorujące. Mimo codziennego zmagania się z różnymi trudnościami, w większości są to sympatyczni, pogodni i optymistyczni pacjenci. W artykule przedstawię, najważniejsze informacje stomatologiczne, dla rodziców i opiekunów na podstawie prowadzonych przeze mnie badań.
Warto wiedzieć
Czym charakteryzuje się Zespół Pradera-Williego ?
To uwarunkowana genetycznie i nieuleczalna choroba. Wada na chromosomie 15 powoduje m.in. niskorosłość i zaburzenie czucia sytości. Niemowlaki mają bardzo słabą siłę mięśni, w związku z czym później siadają i wolniej rozwijają się fizycznie. Od najmłodszych lat większość podlega terapii hormonem wzrostu. Natomiast na problemy hormonalne (zaburzenia funkcjonowania podwzgórza i przysadki), regulujące uczucie sytości po jedzeniu, nie ma nadal właściwego lekarstwa. Rodzice codziennie, zmagać się muszą z reżimem dietetycznym, dla swoich ciągle głodnych dzieci. Jest to wielkie wyzwanie, by nie doprowadzić do rozwoju skrajnej otyłości i zaawansowanych problemów z np. chorobą próchnicową zębów mlecznych i stałych.
Warto zapoznać się ze spotem telewizyjnym TO NIE JEST BAJKA dostępnym na www.potrafiepomoc.org.pl
Czy istnieje Stowarzyszenie pomagające chorym z Zespołem Pradera- Williego ?
W Polsce od ponad 20 lat działa Polskie Stowarzyszenie Pomocy Osobom z Zespołem Pradera- Williego. Co roku organizuje ono spotkanie członków, w celu omówienia problemów pacjentów, jak i propozycji ich rozwiązania. Od wielu lat Przewodniczącą Stowarzyszenia jest Pani Maria Libura. Pani Libura jest również w zarządzie Międzynarodowego Stowarzyszenia IPWSO, którego celem jest integracja i pomoc wzajemna, między krajowymi stowarzyszeniami pacjentów z zespołem PWS.
Co widzi dentysta u chorych z Zepołem Pradera-Williego ?
W pracy doktorskiej miałam zaszczyt pracować z 40 chorymi z PWS. Badałam dzieci, młodzież i dorosłych. Było to 19 kobiet i 21 mężczyzn. Terapii ludzkim rekombinowanym hormonem wzrostu podlegało 70% pacjentów.
-
Parafunkcje
Rodzice potwierdzili moje obserwacje w zakresie nieprawidłowych zachowań swoich dzieci, w zakresie m.in. obgryzania paznokci, zgrzytania zębami, nagryzania wargi. Bez wątpienia zaburzenia te, mogą wpłynąć na powstawanie trudno gojących się ran, jak również powstanie, lub nasilenie się np. wad zgryzu. W związku z tym, że parafunkcje są bardzo trudne do oduczenia, warto reagować, już na pierwsze powtarzanie się nieprawidłowych odruchów.
Dodatkowo u wielu osób występuje wysoki próg odczuwania bólu. Oznacza to, że pacjent mając ranę np. na wardze nie odczuwa jej jako coś drażniącego, ani bolącego. Stomatolog i opiekun powinni ingerować, w dobraniu sposobu i metod wspomagających gojenie się ran, by nie doprowadzić do zbliznowacenia, czy innych negatywnych skutków.
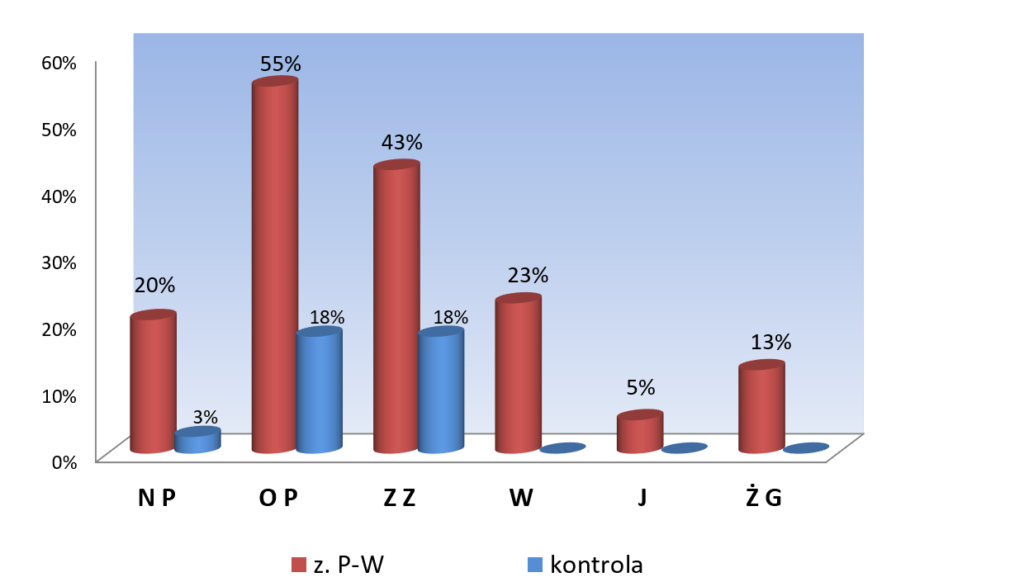
- NP – nagryzanie przedmiotów
- OP – ogryzanie paznokci
- ZZ – zgrzytanie zębami
- W – ssanie, skubanie, nagryzanie wargi
- J – ssanie i nagryzanie języka
- ŻG – długie żucie gumy
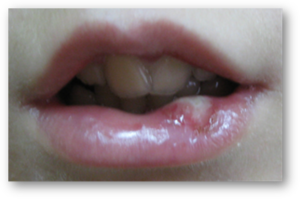
Foto. Przykład uprawiania parafunkcji skubania wargi i jej przygryzania przez pacjenta z PWS (lat 11,8). Widoczna zmiana na wardze dolnej przewlekła i nie leczona.
-
Ocena warg i kącików ust
U badanych osób, prawie wszyscy mieli suchość warg i zasychanie śliny w obrębie czerwieni wargowej. U około połowy badanych pacjentów, zdiagnozowałam stan zapalny kącików ust. Powodem może być m.in. zmieniona ślina (u części osób jest ona gęsta i lepka), wąska warga górna i występowanie skierowanych ku dołowi kącików ust. Dzieci oraz dorośli w znacznym stopniu oddychali przez usta, co wpływa na wysychanie warg, i utrudnione gojenie się stanu zapalnego kącików ust.
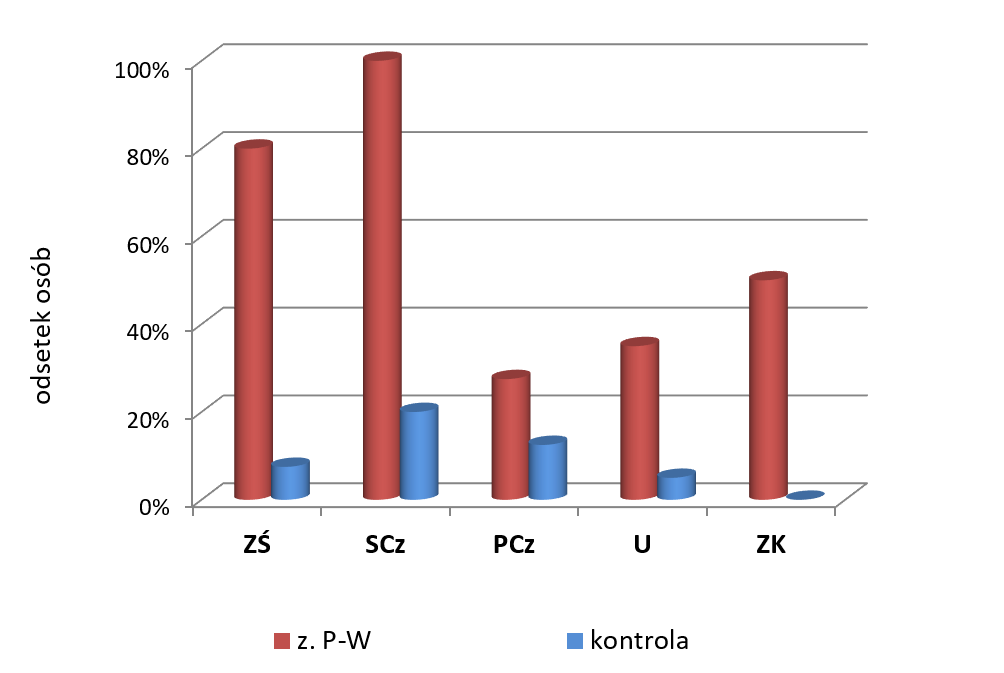
- ZŚ – zasychanie śliny w obrębie czerwieni wargowej
- SCz – suchość czerwieni wargowej
- PCz – pęknięcia w obrębie czerwieni wargowej
- U – uszkodzenia mechaniczne/rany w obrębie czerwieni wargowej
- ZK – stan zapalny kącików ust
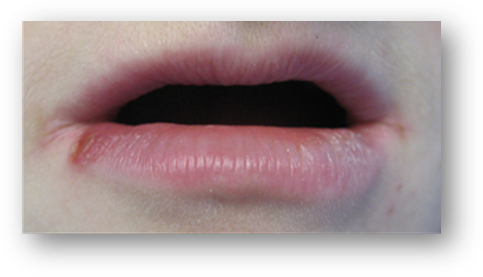 Fot. Czerwień wargowa sucha (zaburzenia wydzielania śliny), częste oddychanie przez usta. Widoczna jest również rana po nawykowym skubaniu.
Fot. Czerwień wargowa sucha (zaburzenia wydzielania śliny), częste oddychanie przez usta. Widoczna jest również rana po nawykowym skubaniu.
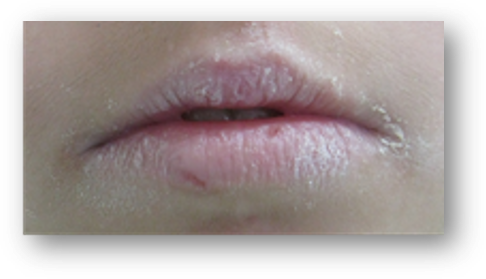 Fot. Suchość warg i drobne rany po nawykowym skubaniu warg.
Fot. Suchość warg i drobne rany po nawykowym skubaniu warg.
-
Liczba zębów w jamie ustnej
Średnia liczba zębów stałych, w całej grupie z PWS i u kobiet była istotnie niższa, w porównaniu do grupy kontrolnej. Oznacza to, że pacjenci z PWS mieli usunięty jeden lub więcej zębów. W porównaniu ze zdrowymi rówieśnikami, mieli mniej zębów stałych w jamie ustnej. Mniej zębów oznacza m.in. utrudnienia w mowie, trudniejsze przeżuwanie pożywienia, oraz możliwość powstania wady zgryzu. Bez wątpienia, zęby jeśli nie mają ze sobą kontaktu, bo któregoś brakuje, potrafią się z czasem przechylać w kierunku luki i doprowadzać do problemów z np. zagryzaniem.
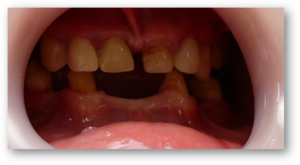 Foto. Alarmujący stan uzębienia kobiety z PWS w wieku 26 lat. Braki zębowe (12 zębów!). Stan higieny jamy ustnej wysoce niezadowalający.
Foto. Alarmujący stan uzębienia kobiety z PWS w wieku 26 lat. Braki zębowe (12 zębów!). Stan higieny jamy ustnej wysoce niezadowalający.
-
Próchnica zębów
Próchnica zębów i jej nasilenie były na zdecydowanie wyższym poziomie, niż u zdrowych osób z grupy kontrolnej. U części osób z PWS występuje gęsta ślina. Oblepiając zęby, utrudnia samoistnemu mechanizmowi oczyszczania zębów, obmywanie i wyczyszczenie ich. Zdolności manualne pacjentów są również mniejsze, co sprawia, że mycie zębów jest wyzwaniem. U części pacjentów występuje również „słabsze” szkliwo, oraz zmieniona flora bakteryjna w jamie ustnej. Wszystko to sprawia, że osoby z PWS powinny być pod stała opieką stomatologa.
-
Higiena
Ze względu na różny stopień upośledzenia fizycznego i intelektualnego, zrozumienie i wykonywanie zabiegów higienicznych w jamie ustnej tj. regularne i prawidłowe szczotkowanie zębów jest utrudnione. U znacznej części badanych, stan higieny całej jamy ustnej był bardzo słaby. Płytka nazębna występowała na wielu, lub wszystkich zębach. Kamień nazębny, diagnozowany był również u najmłodszych pacjentów. Trzeba pamiętać, że płytka i kamień nazębny, to podstawa by powstała i rozwijała się próchnica oraz stan zapalny dziąseł.
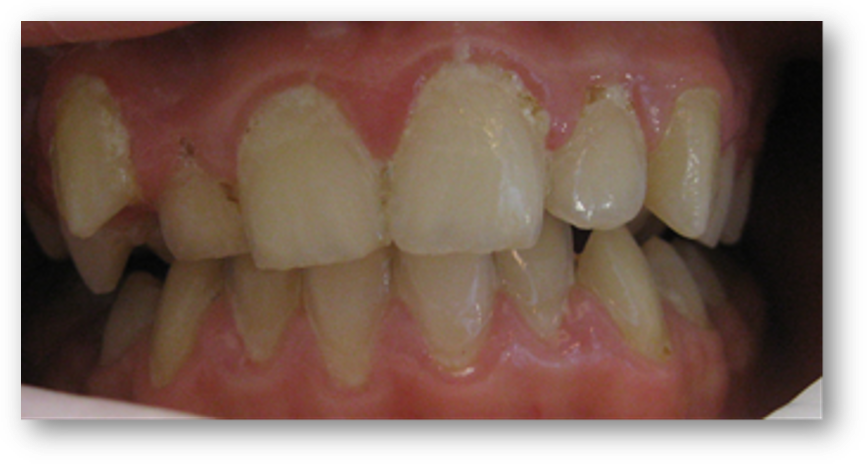
.
Fot. Pacjent lat 11 z PWS. Obfity osad i płytka nazębna (bakteryjna), kamień nazębny oraz stan zapalny dziąseł. Widoczna wada zgryzu.
-
Dziąsła
Ważnym aspektem jest fakt, że stan zapalny dziąseł, czyli np. krwawienie samoistne lub po sprowokowaniu, występował u ponad 70% osób. Niestety nawet małe dzieci miały cechy stanu zapalnego dziąseł.
-
Wady zgryzu
U znacznej części badanych zdiagnozowałam wady zgryzu. Najczęściej występowało stłoczenie zębów. Wady były z różnych grup i różnego nasilenia. Niestety prawie nikt z wadą zgryzu nie podlegał leczeniu ortodontycznemu.
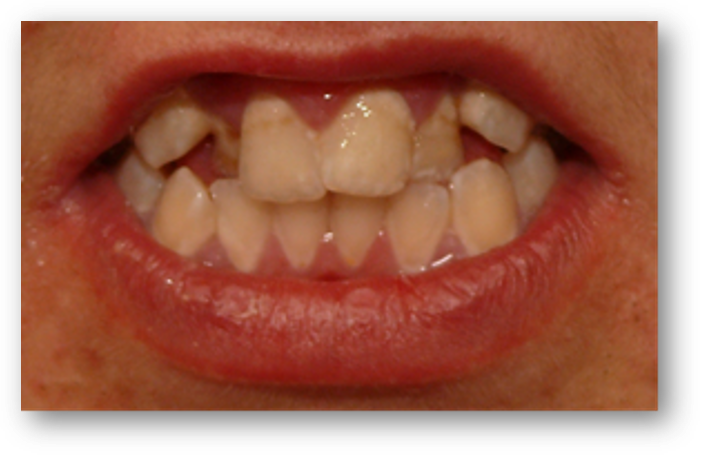
Fot. Przykładowy obraz wady zgryzu u 16-letniej pacjentki z PWS z towarzyszącą obfitą nazębną płytką bakteryjną i stanem zapalnym dziąseł. Nie leczona ortodontycznie.
Jak leczyłam stomatologicznie dzieci z PWS ?
W trakcie doktoratu podjęłam się leczenia pacjentów z zespołem PWS. Wbrew utartej opinii o trudnościach diagnostycznych i leczniczych, ja nie napotkałam problemów natury organizacyjnej, czy leczniczej. Owszem leczone dzieci charakteryzowały się zaburzeniami zachowania. W związku z tym, na początku wizyt były nieufne i nie wykazywały chęci współpracy. Rozwiązaniem na to było indywidualne podejście do każdego pacjenta. Zmiana koloru ubrania medycznego z białego na niebieski, oraz zamiana białych rękawiczek na kolorowe, dały dziecku poczucie, że nie jest w szpitalu, czy na wizycie w gabinecie lekarskim.
-
Wizyta adaptacyjna
Zanim podjęłam się leczenia, dzieci przechodziły bardzo ważny etap tzw. wizytę adaptacyjną. Poznawały gabinet i lekarza. Bawiły się. Wdrożyłam metodę: „Powiedz, Pokaż, Zrób”. Z zasady na pierwszej wizycie pokazuję, tłumaczę jak najwięcej. Robię coś minimalnego np. profesjonalne czyszczenia ząbków i fluoryzację. Ten etap należałoby powtarzać regularnie. Przypomnienie i pokazanie zasad czyszczenia zębów zawsze jest korzystne.
-
Leczenie stomatologiczne w gabinecie
Znaczna część dzieci współpracowała w zakresie dla mnie wystarczającym, do podjęcia leczenia. Ważne jest by nie leczyć na siłę. Zaufanie między pacjentem a lekarzem jest najważniejsze. Bez wątpienia, warto planować wizyty i odbywać je regularnie. Leczenie należało rozłożyć na części, a wizyty planować dłuższe, tak by był czas zarówno na rozmowę jak i leczenie. Po każdej wizycie obowiązkowo nagradzałam pacjenta, nawet jeśli była to osoba dorosła z PWS.
-
Leczenie stomatologiczne w znieczuleniu ogólnym
Spotkałam się również z pacjentami, którzy ze względu na mnogość problemów stomatologicznych, skrajne zaburzenia zachowania, lub niepełnosprawność (fizyczną lub intelektualną) kwalifikowali się do leczenia stomatologicznego w znieczuleniu ogólnym. Tym pacjentom oprócz doraźnej pomocy stomatologicznej i niewielkiego zabiegu higienizacji, nie byłam w stanie wyleczyć zębów czy dziąseł.
 Fot. Pacjentka lat 20 z zespołem Praderwa-Williego w trakcie badania stomatologicznego w Uniwersyteckim Szpitalu Dziecięcym w Krakowie. Charakterystyczny wygląd zewnętrzny. Obciążona wieloma chorobami ogólnymi. Cudowna pacjentka. Zdjęcie archiwalne z 2011 roku.
Fot. Pacjentka lat 20 z zespołem Praderwa-Williego w trakcie badania stomatologicznego w Uniwersyteckim Szpitalu Dziecięcym w Krakowie. Charakterystyczny wygląd zewnętrzny. Obciążona wieloma chorobami ogólnymi. Cudowna pacjentka. Zdjęcie archiwalne z 2011 roku.
Kiedy pierwszy raz do dentysty ?
Zachęcam rodziców by wizyta z dzieckiem u dentysty miała miejsce od razu po otrzymaniu genetycznej diagnozy potwierdzającej zespół PWS.
Według obowiązujących rekomendacji, na pierwszą wizytę u stomatologa dziecięcego (pedodonty), powinno się umówić z dzieckiem gdy pokaże się pierwszy ząbek w buzi, lub maluszek ma pierwsze urodziny. Pisałam o tym w artykule „ Pierwsza wizyta dziecka u dentysty czyli, czy„1+1=0”?”
W koszyku świadczeń gwarantowanych NFZ dla dzieci od 6 miesiąca życia do 19 roku życia, jest bardzo wiele bezpłatnych usług profilaktycznych i leczniczych z zakresu stomatologii (w tym ortodoncja). Dodatkowe procedury, przysługują osobom z potwierdzoną niepełnosprawnością. Warto o tym pamiętać. Polecam artykuły: Co było w koszyku NFZ dla dzieci przed pandemią? ; Co było w koszyku NFZ dla młodzieży przed pandemią?
Dygresje autorki
Maj jest miesiącem zwiększania świadomości o Zespole Pradera-Williego. Od ponad 10 lat obserwuję walkę polskich rodzin, o polepszenie dostępności do terapii oraz rehabilitacji dla swoich dzieci, zarówno tych najmłodszych jak i dorosłych. Swoją konsekwencją i działaniem w grupie, Polskie Stowarzyszenie Pomocy Osobom z Zespołem Pradera-Williego, osiąga wspaniałe rezultaty. Z serca gratuluję i wspieram. Razem możemy więcej. Pomagajmy, jeżeli tylko możemy, ludziom chorym na tę rzadką chorobę. Wspierajmy ich w codziennej walce.
Pamiętajcie: Dzieci i dorośli „Praderki” są wspaniali!
Zapraszam do komentowania artykułu i dalszej rozmowy.

2 komentarze
chciałabym zapytać kiedy najpóźniej wyjdzie pierwszy zabek mamy praderka i za tydzień kończy córka roczek i ma gotyckie.podniebienie
;)
Witam, nie wiem kiedy wyjdzie ząbek u Pani córeczki. Wiem, że roczek to idealny moment by zarezerwować wizytę u pedodonty, czyli specjalisty stomatologii dziecięcej. Córeczka powinna od tego momentu mieć swojego cudownego stomatologa dziecięcego, który będzie Państwu pomagał na bieżąco. Być może lekarz ten powie, że córeczkę warto umówić również do ortodonty, tak by rozwój twarzoczaszki był idealny. W tym wieku ząbki to nie wszystko na co zwracają uwagę dentyści. Trzeba popatrzeć na pracę języka, oddychanie, ślinkę. Czy dziecko używa smoczek lub ssie palec?. Jest wiele do kontroli. Jestem pewna, że w ośrodkach opiekujących się pacjentami z PWS jest wiedza jacy dentyści w regionie mają doświadczenie w leczeniu małych i większych Praderków. Bardzo serdecznie pozdrawiam i proszę zawsze o wszystko śmiało pytać.